↑「心房細動:コンテンツ一覧」へ戻る
既述内容は、患者として医師から説明を受ける際にこれくらいは知っておいた方がいいかなという思いで調べたものです。
あくまでもアウトラインです。
その旨ご了承下さい。
測定中の脈の間隔が一部だけ不規則な脈波(「不規則脈波」と表示)と脈の間隔が常に不規則な脈波(「脈間隔の乱れあり」と表示)を検出してくれる血圧計です↓
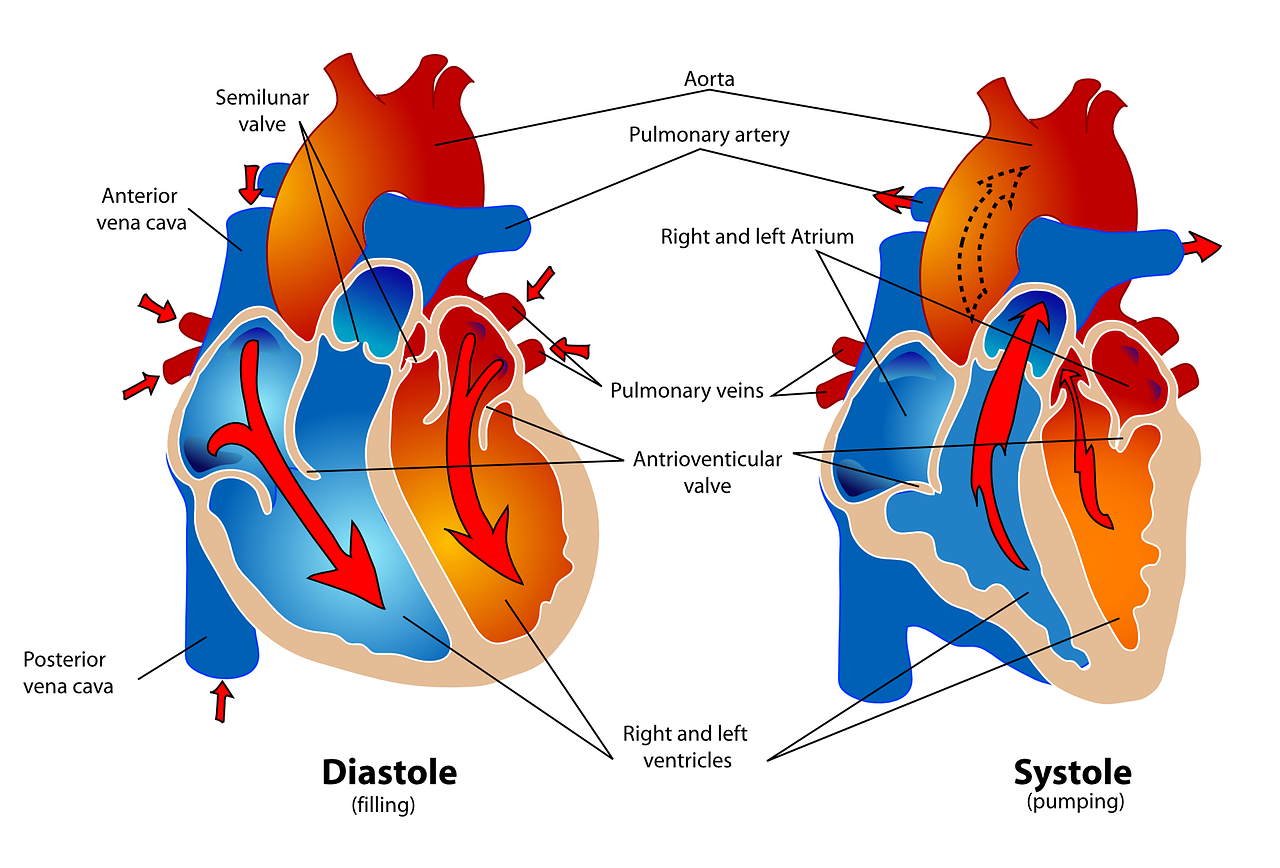
心房細動とは
英訳はatrial fibrillation、略語はaf。
正常であれば洞房結節からのみ発信されるはずの電気信号が心房の他の場所からも発信(異常自動能)されてしまったり、刺激伝導系の他に電気信号を伝導してしまう副伝導路が存在することにより、本来一方向に伝わっていくべき電気信号が副伝導路を介して戻ってきてしまう(リエントリーと言います。)ことで心房が不規則な収縮を繰り返してしまう病気で、不整脈の一つです。
既述していますが、その際の心房の拍動数は300回/分以上になります。
(注)心房の拍動数についてはいろいろな記述があります。心房粗動との比較で粗動は250回~350回/分、細動は350回/分以上とするものもありますが、一応目安ということでここでは300回/分以上としておきます。
異常信号が一番発生しやすい部位は左心房の肺静脈周辺で、左心房の他部位や右心房の上大静脈周辺でも発生する場合があります。
心房細動の原因
生活習慣病、心不全、心筋梗塞、甲状腺機能亢進症、加齢、飲酒、ストレス等が心房細動を惹起しやすい要因とされています。
私もかかりつけ医の段階で採血され生活習慣病と甲状腺の検査をされました。
心房細動の分類
原因で分類した場合
・基礎疾患由来の心房細動:心不全等の心臓疾患、高血圧、甲状腺機能亢進症、糖尿病等が原因で誘発される心房細動
・孤立性心房細動:上記のような要因がなく発症する心房細動
持続時間で分類した場合
一応、次のように3つに分類されますが、発作性と慢性の2つに分類されることも多いようです。
・発作性心房細動:細動が始まってから数時間から数日以内に自然に細動が停止するレベル。
・持続性心房細動:数日では治まらず細動が持続してしまうレベル。
・慢性心房細動:半年以上細動が続いてしまうレベル。
不整脈の種類
不整脈ということで一括りにしてしまいがちですが、心房細動以外にもいろいろなタイプの不整脈があります。大別すると頻脈性、徐脈性、期外収縮の3つに分類されます。
主なものを一応列挙しておきます。
頻脈性
脈拍が1分間に100回以上になってしまうタイプの不整脈です。
・心房細動
・心房粗動
・心房頻拍
・心室頻拍
・心室細動
・発作性上室性頻拍
・ウォルフ・パーキンソン・ホワイト(WPW)症候群
等が該当します。
私の場合、心房細動の初期段階での24時間ホルター検査で脈拍は約10万回、約2年後、慢性に移行し手術を決断する段階での検査では約12万回だったと記憶しています。
後者の場合でも1分間で約83回と少な目ですが、私の場合、検査日は自宅でのデスクワークがほとんでしたから多少動き回っていれば100回程度になっていたのではないでしょうか。
徐脈性
脈拍が1分間に50回以下になってしまうタイプの不整脈です。
・洞不全症候群
・房室ブロック
等が該当します。
期外収縮
洞結節以外から発生した異常な電信信号により本来のタイミングより早く心臓が収縮してしまう不整脈です。
・心房性期外収縮
・心室性期外収縮
等が該当します。
心房細動の症状
症状としては頻脈、動悸、息切れ、めまい、胸の不快感、倦怠感等がありますが、自覚症状が無いケースも多いようです。
自覚症状が無い場合も問題です。
私の場合は事の発端はマラソン時の妙な息苦しさ、その後の日常生活では頻脈、胸の不快感、倦怠感等の症状があったおかげで受診して発作性の段階で知り得たわけですが、自覚症状が無い場合は発症していても気づかず心房細動を看過、知らない間に症状が進行してしまっていたという事になりかねません。
今後、心房細動の患者数は増加していくと言われています。
ある程度の年齢に達っしたら、2~3年に一度位は24時間ホルター検査を受けてチェックしておいた方がいいかもしれませんね。
心房細動の合併症
心房細動自体はすぐに命に関わるような重篤な病気ではありませんが、放置しておくと心不全や脳梗塞を引き起こすリスクが高くなります。
心拍数が多い状態が長く続いて心臓の収縮機能が著しく低下してしまうと心不全になってしまいますし、不規則な収縮により心房内の血液の流れが滞り大きな血栓が出来き、その血栓が脳まで到達してしまうと重篤な脳梗塞を引き起こしてしまいます。
長嶋元巨人軍監督、小渕元首相、そしてオシム元サッカー日本代表監督が患った脳梗塞も心房細動が原因だったそうです。
脳梗塞の約30%が心房細動由来(心原性脳梗塞)ということですから早めの治療が大事です。
それとこれは合併症というレベルではないのかもしれませんが、細動を放置しておくと心臓への負担が大きくなり心筋が衰えて心房が肥大化してしまいます。
私の心房も肥大化していました。
一旦肥大してしまうと元には戻りませんし、肥大化が進み一定レベル以上の大きさになってしまうとアブレーション手術の適応外になってしまう可能性も出てきてしまいますので要注意です。
心房細動の治療法(薬物療法、電気ショック)
薬物療法にしても電気ショックにしてもあくまでも対症療法で根治できるわけではないというところが問題ですね。
薬物療法
リズムコントロール
リズムコントロールは心房細動の予防、又は起きてしまった場合の対症療法として用いられる処方です。
抗不整脈薬が使用されます。
心筋の収縮にはカルシウムイオンetcが細胞の内外を出入りする必要がありますが、抗不整脈薬はそれらのイオンの出入りを阻害することにより心筋の興奮状態を抑制します。
若年で初期段階、かつ自覚症状の強い場合に使われるようですが内服し続けなければならない事や結果的に心臓の機能を弱めてしまう等の副作用もあるということで使い方は難しい薬のようです。
私の場合は発作性心房細動が判明した時、かかりつけ医からはリズムコントロール用の抗不整脈薬云々の話はされませんでした。
今の大学病院でも処方されていません。
レートコントロール
リズムコントロールは心房細動に対するアプローチでしたが、レートコントロールの場合は心房細動により引き起こされる頻脈に対するアプローチです。
使用される薬は
・カルシウム拮抗剤
・β受容体遮断薬
・ジキタリス
です。
私が処方されているのはぺプリジル(商品名はペプリコール)という薬ですが、調べてみるとカルシウム拮抗剤でした。
抗凝固剤、抗血小板剤による治療法
これは心房細動そのものに対するアプローチではなく、心房細動で血液の流れが澱み大きな血栓ができ脳梗塞を引き起こしてしまうリスクを低減させるものです。
私の場合はかかりつけの病院では抗血小板剤の「アスピリン(商品名はバイアスピリン)」、東京JK病院では最初は「アビキサバン(商品名はエリキュース)」、途中から「エドキサバン(商品名はリクシアナ)」が処方されました。
抗凝固剤というと血液凝固作用を持つビタミンKの働きを抑制するワファリンが有名ですね。
私も心房細動になる前から名前だけは知っていました。
ただ服用時は納豆や緑茶は口に出来ない等の食事制限や他の薬との飲み合わせの制限が多い等の理由から最近はXa因子と呼ばれる血液凝固因子に作用するエリキュースやリクシアナのようなDOAC(Direct oral anticoagulantの略、直接経口抗凝固剤)という薬が処方されるのが一般的なようです。
このDOAC、食事制限や薬の飲み合わせ制限が少ないので大変有難い薬ですが、欠点もあります。
効果持続時間が短い事と薬価が3割負担で1か月5,000円程度と高い事です。
早くジェネリックが出てくれるといいのですが、、、
私が最初に処方されたバイアスピリン、現在は日本循環器学会のガイドラインでは心房細動による血栓の予防効果はないということになっています。
他の要因で作られる血栓と生成される機序が異なり、それだと抗血小板剤では対応できないということなんでしょうか?
私はずっとバイアスピリンでしたので、あれれっという感じです。
但し、良かった点も。
余談になりますが、このバイアスピリン、大腸がんの予防やポリープの再発率を下げる効果があるらしいという調査結果が先日発表されました。
私は父を大腸がんで亡くしていますし、過去2度の内視鏡検査でポリープが見つかっていますから朗報です。
但し、現段階ではどうようなメカニズムで予防に至るのかは明確ではなく、脳出血のリスクもありますからむやみに服用しない方がいいようです。
今後、副作用をコントロールしながら継続服用できるようになる事を期待します。
電気ショック
体に直流電流を一瞬流して心房細動を止める治療法です。
一旦は止まる確率は高いとのことですが、やはり対症療法ですので、電気ショックでの根治は難しいようです。
心房細動の治療法(カテーテルアブレーション)
術式に関しては病院によって差異があるようですので私が受けたであろう手術に基づいて概要を簡単に説明していきます。
手術の流れ
・手術台に寝かされると体に電極パッド(たぶん)がつけられます。
・次に術中の食道の温度を計測する為の経食道体温計を鼻から挿入されます。
(心壁焼灼時、温度が高くなり過ぎると食道にダメージを与えてしまうのでそれを防ぐ為です。)
私の場合、鼻腔がせまかったせいか、なかなか入らなかったので先生も苦労していたようですが、その最中に私は熟睡してしまいました。
たぶんこの時には既に点滴で静脈麻酔をされていたのだと思います。
術中は、寝ていましたので術中の事は全くわかりません。
この後はアブレーション手術について調べた結果です。
・カテーテル挿入
私の場合は右鼠径部に縦に3つと右鎖骨下に穿刺痕が1つ計4つ穿刺痕が残っています。
電位測定や電気刺激する為の電極カテーテルとアブレーション用のカテーテルを右鼠径部の大腿静脈から挿入しレントゲン透視の映像を見ながら下大静脈を中継して右心房に到達させます。
左心室にも問題がある場合や血圧をモニターする為に大腿動脈からのアプローチする場合もあるようです。
次に右心房に到達したカテーテルを心房中隔の薄い膜のような部位から左心房に侵入させます。(専門的にはブロッケンブロー法という手法のようです。)
この事は先生から手術の説明を聞いた時に初めて知ったのですが、最初に思ったのは、「えっ、心房中隔に穴が開いて大丈夫?」。
でも、この穴、数か月で自然に閉鎖されるということで一安心。
一方、鎖骨下静脈、内頚静脈等から心電図を測定する為のカテーテルを挿入してしかるべき箇所に留置します。
私の場合は鎖骨下静脈アプローチでした。
・カテーテルによる治療方法
電極カテーテルを心内壁に順次接触させて電気刺激を与え心電図等をモニターしながら異常部位を確定していき(マッピング)、確定した異常部位はアブレーション用カテーテルから高周波電流を流して、該当部位や部位周辺を焼灼していきます。
焼灼した部位は壊死し絶縁体となり異常な電気信号を伝達しなくなります。
一度に焼灼できる面積は狭いので収縮を繰り返す心壁を間隔を開けることなく焼灼していくことはかなりスキルが必要、かつ時間もかかるということで、現在では先端が風船形状になったカテーテルでの高周波焼灼や冷凍焼灼がかなり普及しているようです。
私の手術で使用されたかどうかはわかりませんので、一か月検診時に先生に伺ってみるつもりです。
・主な焼灼部位について
心房細動は肺静脈からの異常信号で引き起こされることがほとんどですから、アブレーション手術では、まず肺静脈隔離術(左心房と肺静脈境界部の円周状焼灼)が施されオプションで上大静脈隔離術(右心房と上大静脈境界部の円周状焼灼)、左心房線状焼灼(左心房の天井部、底部、僧帽弁輪部の線状焼灼)等の術式が追加されるのが一般的なようです。
その他にも自律神経節にアプローチする方法もあるようです。
私の場合は、術後の先生のお話から類推すると肺静脈隔離術+左心房線状焼灼でした。
術後の再発のメカニズムについて
再発してしまう主な原因は次のようなものです。
1.焼灼した心筋細胞が回復してしまい、肺静脈からの電気信号が伝わるようになってしまった場合。
2.前回の手術では異常が認められなかった部位に異常自動能やリエントリーが発現してしまった場合。
私の場合は、手術時点では肺静脈からの電気信号以外は検出されなかったのですが、先生は将来的に2.のケースが起きた場合を想定して左心房線状焼灼を施してくれたようです。
それでも、予防範囲外の箇所から異常が出てしまえば再発となってしまうわけですが、、、ただただその他の心筋細胞が悪さをしないように祈るばかりです。
カテーテルアブレーションの合併症
重篤なものとしては、
・心タンポナーゼ
心臓に穴が開き、血液が心臓の周囲にたまり心臓を圧迫してしまう合併症です。
発生頻度は約1%ということです。東京JK病院では2500例中20例でした。
中隔穿刺時に心壁を刺してしまったり、カテーテルでの強過ぎた圧迫、過度の焼灼等で引き起こされるそうですが、現在はいろいろなモニターによりかなり安全に施術できるようになっているようです。
・脳梗塞
カテーテル挿入時に血栓が発生した場合の合併症です。
確率はかなり低いようで、東京JK病院では2500例中4例でした。
重篤な脳梗塞の他に症状の無い小さな脳梗塞を発症する事もあるそうです。
・食道障害
食道は心臓の後ろにあり、かつ熱に弱いので心壁焼灼時にダメージを受けてしまう合併症です。
手術の流れで説明しましたが、術前に鼻から経食道体温計を挿入するのはこの合併症を防ぐ為です。
まれに、術後数週間で心房食道瘻という合併症を起こすこともあるらしく高熱や胸の痛みが出た場合は要注意です。
カテーテルアブレーションでの完治率
アブレーション手術は根治を目ざす治療ですが、残念ながら受けたからと言って100%の方が完治するわけではありません。
完治率に関して私が病院から受けた説明では、
発作性心房細動の段階であれば、1回目のアブレーション手術での完治率は約80%、2回受ければ約90%と高い完治率でしたが、慢性心房細動まで進行してしまい、かつ心房肥大が見られる私の場合、それぞれ約40%、約60%とかなり低い完治率になるとのことでした。
その辺を考えると、どうせ受けるならなるべく早い段階で受けた方がいいということになりますが、難しい所です。
私が最終的に決断した理由は、先生の「心房が肥大してきている。」という言葉でした。
心臓も心房細動で無理を強いられてますから、心壁も疲弊してしまうのでしょうね。
一度肥大してしまうと元には戻らないそうで、このまま放置すればますます肥大していくわけですから、それならば致し方ないという感じでした。
以上、心房細動の治療を受ける際にこれくらい押さえておけばある程度先生のお話等を把握できるかなという観点で概要をまとめてみました。
↑「心房細動:コンテンツ一覧」へ戻る